Psoriasis ist eine Erkrankung, die dazu führt, dass auf der Haut rote, schuppige, keratinisierte Hautausschläge erscheinen, die mit silbrig-weißen Schuppen bedeckt sind.
Typischerweise treten diese Ausschläge an Ellbogen, Knien, auf der Kopfhaut und im unteren Rückenbereich auf, sie können jedoch auch an anderen Stellen auftreten. Bei den meisten Menschen treten kleine Ausschläge auf. In manchen Fällen können sie jucken oder schmerzen.
In unserem Land leidet etwa 1 % der Bevölkerung der indigenen Bevölkerung des Nordens an Psoriasis. Männer und Frauen werden gleich häufig krank. Die ersten Symptome einer Psoriasis treten häufig vor dem 30. Lebensjahr auf, ein späteres Auftreten der Psoriasis ist jedoch keine Seltenheit. Der Schweregrad der Psoriasis ist von Person zu Person sehr unterschiedlich. Für manche Menschen ist Psoriasis nur ein wenig lästig, für andere macht sie es schwierig, ein normales Leben zu führen.
Psoriasis ist eine chronische Erkrankung, bei der es in der Regel zu Remissionsphasen kommt – leichte oder keine Symptome –, gefolgt von Phasen mit Schüben, in denen die Symptome schwerwiegender werden.
Psoriasis entsteht, wenn der Körper den Prozess der Vermehrung von Hautzellen beschleunigt. Hautzellen werden normalerweise alle 3–4 Monate produziert und ersetzt, bei Psoriasis verkürzt sich dieser Prozess jedoch auf 3–7 Tage. Dadurch kommt es zu einer Ansammlung von Hautzellen, die zum Auftreten charakteristischer Veränderungen am Körper führt.
Die Ursachen der Psoriasis sind nicht ganz klar; Es wird angenommen, dass eine erhöhte Hautzellenproduktion mit Störungen des Immunsystems verbunden ist. Das Immunsystem ist die natürliche Abwehr des Körpers gegen Infektionen und Krankheiten, bei Menschen mit Psoriasis greift es jedoch fälschlicherweise gesunde Hautzellen an.
Psoriasis kann erblich bedingt sein und daher geht man davon aus, dass bei dieser Krankheit ein genetischer Faktor vorliegt. Es ist jedoch noch nicht klar, welche Rolle die Genetik bei der Entstehung von Psoriasis spielt.
Symptome einer Psoriasis
In den meisten Fällen tritt Psoriasis zyklisch auf: Alle paar Wochen oder Monate verschlimmert sich die Krankheit, dann werden die Symptome weniger auffällig oder verschwinden und es kommt zu einer Remission.
Es gibt verschiedene Arten von Psoriasis. Viele leiden nur an einer Form der Psoriasis, obwohl es möglich ist, gleichzeitig an zwei verschiedenen Formen zu leiden. Ein Typ kann sich in einen anderen Typ verwandeln oder schlimmer werden. Bei Verdacht auf Psoriasis sollten Sie einen Arzt aufsuchen.
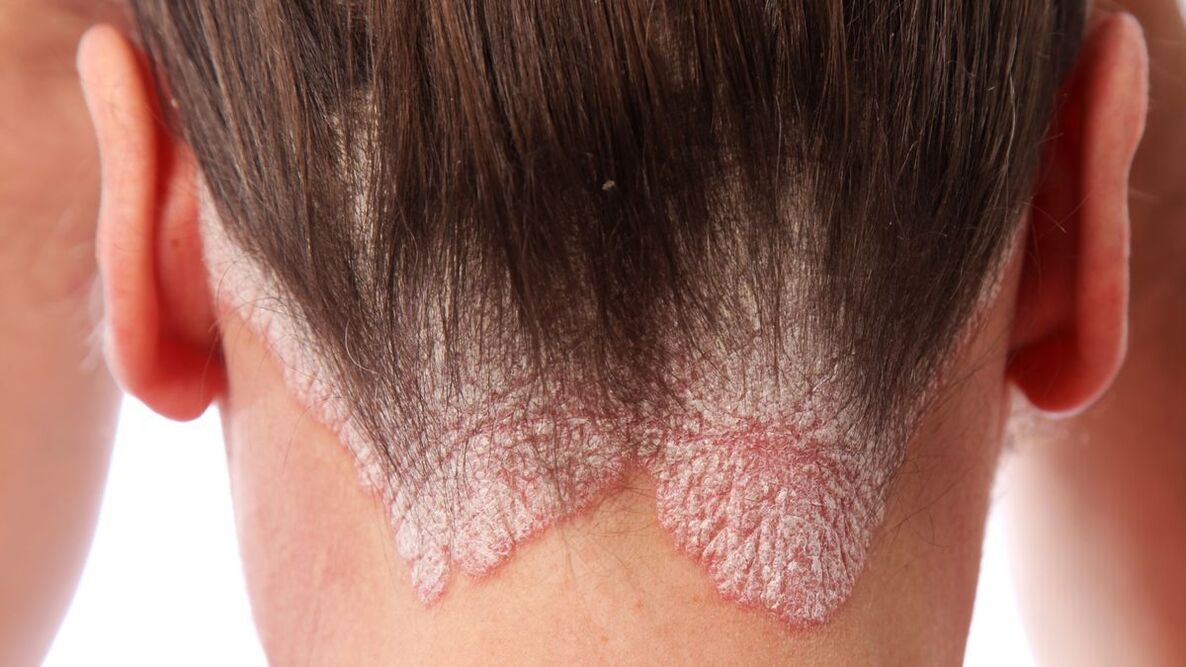
Häufige Arten von Psoriasis
Gewöhnliche (Plaque-)Psoriasis.Dies ist die häufigste Form der Psoriasis und macht etwa 90 % aller Fälle aus. Die Symptome sind trockene, rote Hautbildungen, sogenannte Plaques, die mit silbrig-weißen Schuppen bedeckt sind. Sie treten normalerweise an den Ellbogen, Knien, der Kopfhaut und im unteren Rückenbereich auf, können aber überall auftreten. Plaques können jucken und/oder schmerzen. In schweren Fällen kann die Haut an den Gelenken reißen und bluten.
Schuppenflechte der Kopfhaut (seborrhoische Psoriasis)Es kann auf der Kopfhaut oder angrenzenden Hautbereichen sowie auf dem Rücken und der Brust auftreten. Es verursacht rötliche Hautausschläge, die mit dichten silbrig-weißen Schuppen bedeckt sind. Bei manchen Menschen verursacht diese Form der Psoriasis starken Juckreiz, bei anderen verursacht sie keine Beschwerden. In schwerwiegenderen Fällen kann es zu Haarausfall kommen, der meist vorübergehend ist.
Nagelpsoriasis.Bei etwa der Hälfte der Menschen mit Psoriasis breitet sich die Krankheit auf die Nägel aus. Bei Psoriasis können sich kleine Vertiefungen oder Vertiefungen in den Nägeln bilden und ihre Farbe und Form verlieren. Oft lösen sich die Nägel und lösen sich vom Nagelbett, in dem sie sich befinden. In schweren Fällen können die Nägel abbröckeln.
Bei Psoriasis guttataKleine (weniger als 1 cm), tropfenförmige Plaques erscheinen auf der Brust, an den Armen, an den Beinen und unter den Haaren am Kopf. Die Psoriasis guttata verschwindet wahrscheinlich innerhalb weniger Wochen vollständig, bei manchen Menschen entwickelt sie sich jedoch zu einer normalen Psoriasis. Diese Form der Psoriasis tritt manchmal nach einer Halsentzündung auf und tritt häufiger bei Kindern und Jugendlichen auf.
Psoriasis der Falten- Betroffen sind Hautfalten, zum Beispiel in den Achselhöhlen, in der Leiste, zwischen dem Gesäß oder unter den Brustdrüsen. In einigen oder allen dieser Bereiche können große, glatte Ausschläge auftreten. Die Symptome werden durch Reibung und Schwitzen verschlimmert und können daher bei heißem Wetter besonders störend sein.
Pustelpsoriasis
Eine seltenere Form der Psoriasis, bei der sich Pusteln (Bläschen mit Eiter) auf der Haut bilden. Verschiedene Formen der Psoriasis pustulosa betreffen unterschiedliche Körperteile.
Generalisierte pustulöse Psoriasis (von Zumbusch-Psoriasis). Pusteln treten großflächig auf der Haut auf und entwickeln sich sehr schnell. Eiter besteht aus weißen Blutkörperchen und sein Auftreten steht nicht immer in direktem Zusammenhang mit der Infektion. Pusteln können zyklisch alle paar Tage oder Wochen erneut auftreten. Zu Beginn dieser Zyklen kann die von Zumbusch-Psoriasis Fieber, Schüttelfrost, Gewichtsverlust und chronische Müdigkeit verursachen.
Palmoplantare Psoriasis.An den Handflächen und Fußsohlen bilden sich Pusteln. Nach und nach verwandeln sich die Pusteln in runde, braune Plaques mit Schuppen, die sich dann von der Haut lösen. Die Pusteln können alle paar Tage oder Wochen erneut auftreten.
Pustulöse Akrodermatitis (Akropustulose).An Fingern und Zehen bilden sich Pusteln. Die Pusteln platzen dann auf und hinterlassen leuchtend rote Bereiche, aus denen Flüssigkeit austreten oder sich schuppen kann. Es kann zu schmerzhaften Nagelverformungen kommen.
Erythrodermische Psoriasis (Psoriasis-Erythrodermie)
Erythrodermische Psoriasis ist eine seltene Form der Psoriasis, die fast die gesamte Hautoberfläche befällt. Dies führt zu starkem Juckreiz oder Brennen. Aufgrund der erythrodermischen Psoriasis kann es zu einem Protein- und Flüssigkeitsverlust des Körpers kommen. Dies kann zu anderen Komplikationen wie Infektionen, Dehydrierung, Herzversagen, Unterkühlung und Erschöpfung führen.
Ursachen von Psoriasis
Psoriasis entsteht, wenn sich Hautzellen schneller als gewöhnlich teilen und erneuern. Die Ursachen der Psoriasis sind nicht vollständig geklärt. Der Körper produziert in der tiefsten Hautschicht neue Zellen. Diese Zellen bewegen sich allmählich nach oben. Sobald sie die Oberfläche erreichen, sterben sie ab und fallen ab. Dieser Prozess geschieht normalerweise schleichend und für uns unbemerkt. Die Hautzellen erneuern sich alle 3-4 Wochen.
Bei Menschen mit Psoriasis dauert dieser Prozess nur 3-7 Tage. Dadurch sammeln sich noch nicht vollständig ausgebildete Zellen schnell auf der Hautoberfläche an und verursachen rote, schuppige, verhornte Hautausschläge, die mit silbrig-weißen Schuppen bedeckt sind. Es wird angenommen, dass sich die Hautzellen bei Menschen mit Psoriasis aufgrund eines geschwächten Immunsystems schneller verändern.
Das Immunsystem ist die Abwehr des Körpers, die ihm bei der Bekämpfung von Infektionen hilft. Einer der wichtigsten Zelltypen des Immunsystems sind die sogenannten T-Lymphozyten.
T-Zellen wandern typischerweise durch den Körper, um Infektionen aufzuspüren und zu bekämpfen. Bei Menschen mit Psoriasis greifen sie fälschlicherweise gesunde Hautzellen an. Dies führt dazu, dass das Immunsystem mehr T-Zellen produziert und auch schneller als gewöhnlich neue Hautzellen reproduziert.
Es ist nicht ganz klar, was genau die Beeinträchtigung des Immunsystems verursacht, obwohl einige Gene und Umweltfaktoren möglicherweise eine Rolle spielen.
Auslöser einer Psoriasis
Bei vielen Menschen treten Psoriasis-Symptome nach einem bestimmten Ereignis, einem sogenannten Auslöser, auf oder verschlimmern sich. Wenn Sie Ihre Auslöser kennen, können Sie eine Verschlimmerung der Symptome vermeiden. Beispiele für häufige Auslöser:
- eine Hautverletzung wie ein Schnitt, eine Schürfwunde, ein Insektenstich oder ein Sonnenbrand (sogenanntes Koebner-Phänomen);
- Alkoholmissbrauch;
- Rauchen;
- Stress;
- hormonelle Veränderungen, insbesondere bei Frauen (z. B. in der Pubertät und in den Wechseljahren);
- bestimmte Arzneimittel wie Lithium, einige Malariamittel, entzündungshemmende Arzneimittel einschließlich Ibuprofen, ACE-Hemmer (zur Behandlung von Bluthochdruck) und Betablocker (zur Behandlung von Herzinsuffizienz);
- Halsentzündungen: Manche Menschen, insbesondere Kinder und junge Erwachsene, entwickeln nach einer Streptokokken-Halsinfektion eine Form der Psoriasis, die sogenannte Psoriasis guttata, obwohl die meisten Menschen nach einer Streptokokken-Halsinfektion keine Psoriasis entwickeln.
- andere Erkrankungen des Immunsystems, wie z. B. HIV, die Psoriasis verursachen oder verschlimmern.
Psoriasis ist nicht ansteckend und kann daher nicht von einer Person auf eine andere übertragen werden.
Diagnose von Psoriasis
Zur Diagnose einer Psoriasis reicht in der Regel eine äußere Untersuchung der Haut aus.
In selteneren Fällen kann eine Biopsie (eine kleine Hautprobe) entnommen werden, die dann zur Untersuchung unter dem Mikroskop an ein Labor geschickt wird. Dies hilft dabei, die spezifische Art der Psoriasis zu identifizieren und andere Hauterkrankungen wie seborrhoische Dermatitis, Lichen planus, Lichen simplex chronicus und Lichen rosea auszuschließen.
In der Regel erfolgt die Diagnose und Behandlung der Psoriasis unter der Aufsicht eines Dermatologen, einem Spezialisten für Hauterkrankungen. Wenn Ihr Arzt den Verdacht hat, dass Sie an Psoriasis-Arthritis leiden, die manchmal als Komplikation der Psoriasis auftritt, werden Sie möglicherweise an einen Rheumatologen überwiesen. Ein Rheumatologe ist ein auf Arthritis spezialisierter Arzt.
Möglicherweise benötigen Sie Blutuntersuchungen, um andere Erkrankungen wie rheumatoide Arthritis auszuschließen, und Röntgenaufnahmen der betroffenen Gelenke.
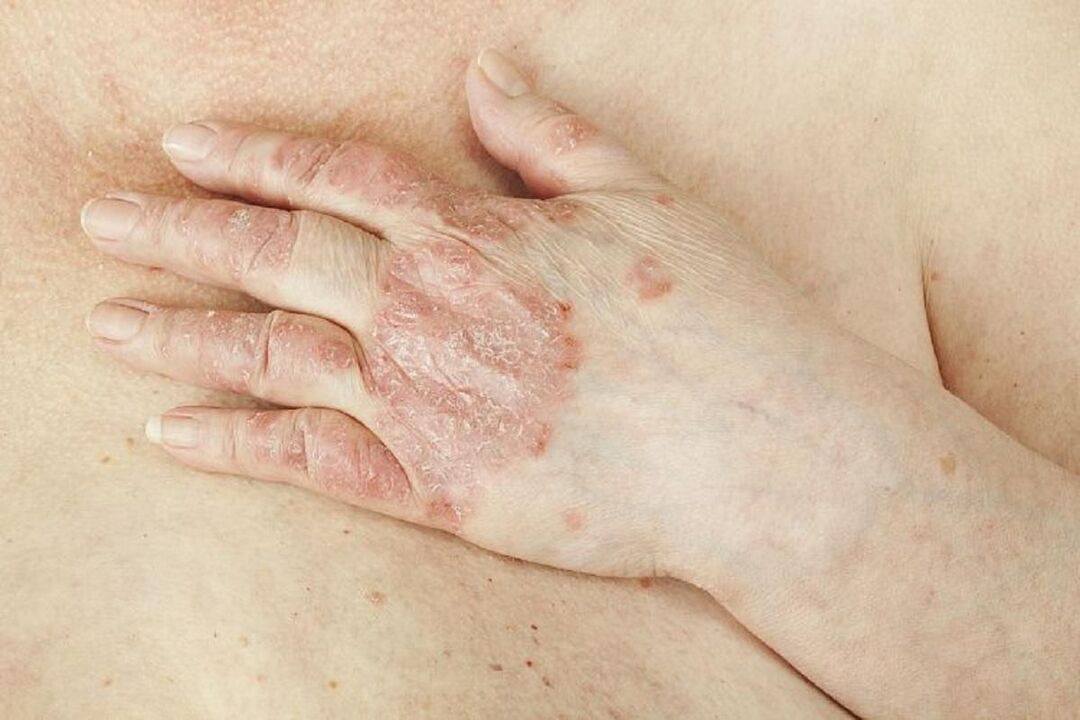
Behandlung von Psoriasis
Es ist nicht möglich, Psoriasis vollständig zu heilen, aber mit Hilfe einer Behandlung ist es möglich, die Schwere und Häufigkeit ihrer Exazerbationen zu reduzieren. In der Regel erfolgt die Behandlung der Psoriasis unter Aufsicht eines Dermatologen, bei Gelenkbeteiligung ist eine Konsultation mit einem Rheumatologen verordnet; Wenn die Symptome der Psoriasis schwerwiegend sind und nicht gut auf die Behandlung ansprechen, überweist Ihr Arzt Sie möglicherweise zu einem Krankenhausaufenthalt in der dermatologischen Abteilung.
Abhängig von der Art und dem Schweregrad der Psoriasis sowie der von der Erkrankung betroffenen Hautpartie kommt eine bestimmte Behandlungsmethode zum Einsatz. Wenn die Symptome einer Psoriasis mäßig ausgeprägt sind und sich nicht verschlimmern, kann sich der Arzt auf die Verschreibung äußerlicher Heilmittel, beispielsweise in Form einer Creme, beschränken. In der akuten Phase wird meist eine ernstere Behandlung mit oral eingenommenen Medikamenten verordnet.
Es gibt ein breites Spektrum an Behandlungsmöglichkeiten für Psoriasis, es kann jedoch schwierig sein, festzustellen, welche Behandlung am wirksamsten ist. Sprechen Sie mit Ihrem Arzt, wenn Sie das Gefühl haben, dass die Behandlung nicht hilft oder wenn bei Ihnen störende Nebenwirkungen auftreten.
Die Behandlungsmethoden sind in 3 Kategorien unterteilt:
- lokale Behandlung: Cremes und Salben werden auf die Haut aufgetragen;
- Phototherapie: Die Haut wird einer bestimmten Art von ultravioletten Strahlen ausgesetzt;
- systemisch: Einnahme oder Injektion von Arzneimitteln, die eine therapeutische Wirkung auf den gesamten Körper haben.
Oftmals werden mehrere Behandlungsmethoden kombiniert. Da Psoriasis-Patienten eine Langzeitbehandlung benötigen, empfiehlt es sich, einen schriftlichen Plan für die täglich durchzuführenden Behandlungen zu erstellen. Ihr Arzt sollte Ihren Zustand regelmäßig überwachen und gegebenenfalls Ihren Behandlungsplan anpassen.
Lokale Behandlung von Psoriasis
Typischerweise wird bei leichter bis mittelschwerer Psoriasis zunächst eine lokale Behandlung verordnet. Bei dieser Behandlung werden Cremes und Salben auf die Haut aufgetragen. Bei manchen Menschen reicht dies aus, um die Krankheit unter Kontrolle zu bringen. Wenn Sie an Schuppenflechte auf der Kopfhaut leiden, könnte eine Kombination aus Shampoo und Salbe für Sie in Frage kommen.
Topische KortikosteroideWird häufig zur Behandlung von leichter bis mittelschwerer Psoriasis verschiedener Körperteile eingesetzt. Kortikosteroide helfen, Entzündungen zu lindern. Dies verlangsamt die Teilung der Hautzellen und lindert den Juckreiz. Topische Kortikosteroide werden in ihrer Intensität von leicht bis sehr stark eingeteilt. Es gibt verschiedene Kortikosteroide, die sich in der Stärke ihrer Wirkung auf den Körper unterscheiden.
Verwenden Sie topische Kortikosteroide nur mit Zustimmung Ihres Arztes. Stärkere topische Kortikosteroide sind verschreibungspflichtig und sollten nur auf kleinen Hautflächen oder besonders dichten Plaques angewendet werden. Übermäßiger Gebrauch von topischen Kortikosteroiden kann zu einer Ausdünnung der Haut führen.
Vitamin-D-Analogain Cremeform werden häufig zusammen mit oder anstelle von topischen Kortikosteroiden bei leichter bis mittelschwerer Psoriasis an den Extremitäten, am Körper und auf der Kopfhaut angewendet. Sie verlangsamen die Vermehrung der Hautzellen. Sie haben auch entzündungshemmende Wirkungen. Zu den Vitamin-D-Analoga zählen beispielsweise Stoffe wie Calcipotriol und Calcitriol. Wenn Sie die empfohlene Dosis nicht überschreiten, haben sie nahezu keine Nebenwirkungen.
Calcineurin-Inhibitoren,wie Tacrolimus und Pimecrolimus sind Arzneimittel, die die Aktivität des Immunsystems reduzieren und zur Linderung von Entzündungen beitragen. Sie werden manchmal zur Behandlung von Psoriasis an empfindlichen Hautstellen (Kopfhaut, Genitalien und Hautfalten) eingesetzt, wenn topische Kortikosteroide nicht wirksam waren.
Diese Medikamente können zu Beginn der Einnahme Hautreizungen oder ein brennendes oder juckendes Gefühl hervorrufen, verschwinden aber normalerweise innerhalb einer Woche.
KohlenteerEs ist ein dickes, viskoses Öl, das wahrscheinlich die älteste Behandlung für Psoriasis darstellt. Der Wirkmechanismus ist nicht ganz klar, aber es hilft, Schuppenbildung, Entzündungen und Juckreiz zu lindern. Das Harz kann bei Psoriasis der Extremitäten, des Körpers und der Kopfhaut eingesetzt werden, wenn sich andere topische Mittel als unwirksam erwiesen haben.
Kohlenteer kann Flecken auf Kleidung und Bettwäsche hinterlassen und hat einen starken Geruch. Es kann in Kombination mit Phototherapie verwendet werden (siehe unten).
SubstanzHydroxyanthronEs wird seit 50 Jahren zur Behandlung von Psoriasis eingesetzt. Es unterdrückt effektiv die Vermehrung von Hautzellen und hat nahezu keine Nebenwirkungen. In zu konzentrierter Form kann es jedoch zu Verbrennungen kommen.
Es wird in der Regel zur kurzzeitigen Behandlung von Psoriasis der Extremitäten oder des Körpers unter ärztlicher Aufsicht eingesetzt, da es Spuren auf allem hinterlässt, mit dem es in Kontakt kommt, einschließlich Haut, Kleidung und Gegenständen. Es wird auf die Haut aufgetragen (mit behandschuhten Händen) und 10–60 Minuten einwirken gelassen und anschließend abgewaschen. Dithranol kann in Kombination mit einer Phototherapie eingesetzt werden (siehe unten).
Phototherapie bei Psoriasis
Die Phototherapie nutzt natürliches oder künstliches Licht zur Behandlung von Psoriasis. Eine Therapie mit künstlichem Licht kann in Krankenhäusern und einigen Spezialzentren durchgeführt werden, meist unter Aufsicht eines Dermatologen. Phototherapie ist nicht dasselbe wie Bräunen.
Phototherapie mit UVB-Strahlen.Bei der Ultraviolett-B-Phototherapie (UVB) wird Licht mit Wellenlängen verwendet, die für das menschliche Auge sichtbar sind. Licht verlangsamt die Vermehrung von Hautzellen und ist eine wirksame Behandlung für einige Arten von Psoriasis, die auf topische Behandlungen nicht ansprechen. Jede Sitzung dauert einige Minuten, es kann jedoch sein, dass Sie das Krankenhaus 6–8 Wochen lang zwei- bis dreimal pro Woche aufsuchen müssen.
PUVA-Therapie- Dies ist eine kombinierte Wirkung von ultravioletten Strahlen mit Photosensibilisatoren (Substanzen, die die Lichtempfindlichkeit der Haut erhöhen). Bei dieser Behandlung wird Ihnen ein Furocumarin-Medikament (z. B. Ammifurin) in Form einer Tablette oder Creme verschrieben. Anschließend wird die Haut der ultravioletten Strahlung A ausgesetzt. Diese Strahlung dringt tiefer in die Haut ein als die ultraviolette Strahlung B.
Die PUVA-Therapie kann bei schwerer Psoriasis eingesetzt werden, die auf andere Behandlungen nicht anspricht. Nebenwirkungen: Übelkeit, Kopfschmerzen, Brennen und Juckreiz. Möglicherweise müssen Sie nach der Behandlung 24 Stunden lang eine Spezialbrille tragen, um das Auftreten von Katarakten zu verhindern. Es wird nicht empfohlen, diese Behandlung über einen längeren Zeitraum anzuwenden, da sie das Hautkrebsrisiko erhöht.
Kombinierte Phototherapie.Die Kombination der Phototherapie mit anderen Behandlungsmethoden erhöht oft die Wirksamkeit. Einige Ärzte verwenden UVB-Phototherapie in Kombination mit Kohlenteer, da der Teer die Haut lichtempfindlicher macht. Die Kombination aus Phototherapie und Dithranol-Creme (sogenannte Ingram-Behandlung) kann ebenfalls wirksam sein.
Nichtbiologische systemische Wirkstoffe gegen Psoriasis
Wenn Sie an schwerer Psoriasis leiden oder andere Behandlungen nicht wirksam waren, kann Ihr Hautarzt Ihnen systemische Behandlungen verschreiben, bei denen es sich um Produkte handelt, die oral eingenommen oder injiziert werden. Diese Behandlungen können sehr effektiv sein, aber jede hat potenziell gefährliche Nebenwirkungen, die vor Beginn der Therapie abgeklärt werden müssen.
Es gibt zwei Haupttypen systemischer Behandlungen: nicht-biologische (normalerweise in Form von Tabletten oder Kapseln) und biologische (normalerweise in Form von Injektionen). Sie werden im Folgenden ausführlich beschrieben.
Ein Antimetabolit-Medikament kann zur Kontrolle der Psoriasis beitragen, indem es die Produktion von Hautzellen verlangsamt und Entzündungen unterdrückt. Es kann Übelkeit verursachen und die Produktion von Blutzellen beeinträchtigen. Bei längerfristiger Anwendung kann es zu Leberfunktionsstörungen kommen. Menschen mit Nierenerkrankungen sollten es nicht einnehmen und während der Einnahme sollte kein Alkohol getrunken werden.
Es kann für den sich entwickelnden Fötus sehr schädlich sein, daher sollten Frauen während der Einnahme dieses Arzneimittels und bis zu 3 Monate nach Abschluss der Kur eine Verhütungsmethode anwenden. Es kann sich auch auf die Spermienentwicklung auswirken, daher sollten Männer während der Behandlung und bis zu 3 Wochen nach Ende des Kurses nicht an der Empfängnis eines Kindes beteiligt sein.
Ein Immunsuppressivum ist ein Arzneimittel, das das Immunsystem unterdrückt. Es wurde ursprünglich zur Verhinderung der Abstoßung von Organtransplantaten eingesetzt, hat sich aber auch bei der Behandlung aller Arten von Psoriasis als wirksam erwiesen. Erhöht das Risiko einer Nierenerkrankung und Bluthochdruck.
Biologische Medikamente gegen Psoriasis
Biologische Medikamente reduzieren Entzündungen, indem sie auf überaktive Zellen des Immunsystems abzielen. Diese Medikamente werden normalerweise zur Behandlung schwerer Psoriasis eingesetzt, die auf andere Medikamente nicht anspricht oder wenn andere Behandlungen kontraindiziert sind.
Lösung mit dem Wirkstoff Etanerceptdurch subkutane Injektion verabreicht. Sie zeigen Ihnen, wie es geht. Wenn sich Ihre Psoriasis nach 12-wöchiger Behandlung nicht bessert, wird Ihre Behandlung abgebrochen. Die Hauptnebenwirkung von Etanercept ist ein Ausschlag an der Injektionsstelle. Da Etanercept das gesamte Immunsystem beeinflusst, besteht die Gefahr gefährlicher Nebenwirkungen, einschließlich schwerer Infektionen. Wenn Sie in der Vergangenheit an Tuberkulose erkrankt sind, besteht die Gefahr, dass diese erneut auftritt. Im Verlauf der Behandlung wird der Facharzt mögliche Nebenwirkungen überwachen.
Lösung mit Adalimumab-Substanzdurch subkutane Injektion verabreicht. Wenn sich Ihre Psoriasis-Symptome nach 16-wöchiger Behandlung nicht bessern, wird Ihre Behandlung abgebrochen. Adalimumab kann für einen sich entwickelnden Fötus schädlich sein, daher sollten Frauen während der Einnahme dieses Medikaments und für 5 Monate nach Abschluss der Behandlung Verhütungsmittel anwenden.
Die Hauptnebenwirkungen von Adalimumab sind Kopfschmerzen, Ausschlag an der Injektionsstelle und Übelkeit. Da Adalimumab das gesamte Immunsystem beeinflusst, besteht die Gefahr gefährlicher Nebenwirkungen, einschließlich schwerer Infektionen. Im Verlauf der Behandlung wird der Facharzt mögliche Nebenwirkungen überwachen.
Infliximab-Substanzim Krankenhaus über einen intravenösen Tropf verabreicht. Wenn sich Ihre Psoriasis nach 10-wöchiger Behandlung nicht bessert, wird Ihre Behandlung abgebrochen. Die Hauptnebenwirkung von Infliximab sind Kopfschmerzen. Da Infliximab das gesamte Immunsystem beeinflusst, besteht die Gefahr gefährlicher Nebenwirkungen, einschließlich schwerer Infektionen. Im Verlauf der Behandlung wird der Facharzt mögliche Nebenwirkungen überwachen.
Substanz Ustekinumabdurch Injektion verabreicht. Wenn 16 Wochen nach Beginn der Behandlung keine Wirkung beobachtet wird, wird die Behandlung abgebrochen. Die Hauptnebenwirkungen dieser Substanz sind Halsentzündungen und Hautausschläge an der Injektionsstelle. Da Ustekinumab das gesamte Immunsystem beeinflusst, besteht die Gefahr gefährlicher Nebenwirkungen, einschließlich schwerer Infektionen. Im Verlauf der Behandlung wird der Facharzt mögliche Nebenwirkungen überwachen.
Lebensstil mit Psoriasis
Für manche Menschen stellt Psoriasis nur ein geringfügiges Problem dar, kann jedoch erhebliche Auswirkungen auf die Lebensqualität haben. Wenn Sie an Psoriasis leiden, können die folgenden Tipps hilfreich sein.
Menschen mit chronischen Erkrankungen können von der Selbstfürsorge enorm profitieren. Sie werden in der Lage sein, länger zu leben, weniger Schmerzen, Ängste, Depressionen und Müdigkeit zu verspüren, ein erfüllteres Leben zu führen und aktiver und unabhängiger zu sein. Ein Behandlungsplan hilft Ihnen dabei, Ihre Behandlung so zu gestalten, dass sie zu Ihrem Lebensstil passt.
Bei der Behandlung ist es wichtig, alle Anweisungen des Arztes zu befolgen, auch wenn die Schuppenflechte bereits zurückgeht. Eine konsequente Behandlung kann helfen, wiederkehrende Schübe zu verhindern. Sprechen Sie mit Ihrem Arzt oder anderen Gesundheitsdienstleistern, wenn Sie Fragen oder Bedenken zu den von Ihnen eingenommenen Medikamenten oder deren Nebenwirkungen haben.
In den meisten Fällen handelt es sich bei Psoriasis um eine chronische Erkrankung, sodass Sie möglicherweise regelmäßig mit Ihrem Arzt sprechen müssen. Besprechen Sie Ihre Symptome oder Bedenken mit ihnen. Je mehr sie wissen, desto besser können sie Ihnen helfen.
Menschen mit Psoriasis haben ein leicht erhöhtes Risiko für Diabetes und Herzerkrankungen, obwohl die Gründe hierfür unbekannt sind. Regelmäßige Bewegung und eine gesunde Ernährung sind nicht nur für Menschen mit Psoriasis empfehlenswert, da sie vielen Krankheiten vorbeugen. Eine gesunde, ausgewogene Ernährung und regelmäßige Bewegung bauen Stress ab und verbessern die Symptome der Psoriasis.
Psoriasis kann die Haut unansehnlich machen, weshalb Betroffene häufig ein geringes Selbstwertgefühl und Angstzustände entwickeln. Dies kann zu Depressionen führen, insbesondere wenn sich die Psoriasis-Symptome verschlimmern. Ihr Arzt ist sich der Auswirkungen der Psoriasis auf Ihr geistiges und emotionales Wohlbefinden bewusst. Sprechen Sie daher mit ihm darüber, was Sie beunruhigt oder stört. Bei Bedarf kann er geeignete Behandlungsmöglichkeiten vorschlagen.
10–20 % der Menschen mit Psoriasis entwickeln Psoriasis-Arthritis, die durch Schmerzen, Schwellungen und Steifheit der Gelenke gekennzeichnet ist. Psoriasis-Arthritis betrifft am häufigsten die Finger- und Zehengelenke. In einigen Fällen - die Lenden- und Halswirbelsäule sowie die Knie. Bei den meisten Menschen tritt Psoriasis-Arthritis nach einem Psoriasis-Hautanfall auf, bei etwa 20 Prozent tritt sie jedoch auf, bevor Hautveränderungen aufgrund von Psoriasis auftreten.
Psoriasis hat keinen Einfluss auf die Fruchtbarkeit und Frauen mit Psoriasis können schwanger werden und gesunde Babys zur Welt bringen. Bei manchen Frauen verschwindet die Psoriasis während der Schwangerschaft, bei anderen verschlimmert sie sich.
An welchen Arzt soll ich mich wenden?
Mit unserem Service können Sie einen Dermatologen finden. Umfassende Untersuchungen und Behandlungen können in dermatologischen Kliniken durchgeführt werden, deren Liste sowie Bewertungen und weitere Informationen dazu hier zu finden sind.



















